|
Fibrilación
Auricular
Autor: Pérez
Alvarez, Luisa.
luisa_perez@canalejo.cesga.es
Ricoy Martínez, Enrique. Cardiólogos de la Unidad de
arritmias. Area del Corazón. Complejo Hospitalario "Juan
Canalejo". Servicio Galego de Saúde. A Coruña
- ¿Qué
es la Fibrilación Auricular (FA)?
- ¿Cómo
se clasifica?
- ¿Qué
estudios rutinarios debemos hacer?
- ¿Qué
tratamiento elegir?¿Cardioversión o control de
la respuesta ventricular?
- ¿Cuándo
y cómo hacer cardioversión?
- Mantenimiento
del ritmo sinusal: ¿qué fármaco para qué
paciente?
- Control
de la respuesta ventricular: ¿qué fármaco para
qué paciente?
- ¿Cuál
es el papel de la terapéutica no farmacológica?
- ¿Cuándo y cómo usar el tratamiento antitrombótico?
|
¿Qué
es la Fibrilación Auricular (FA)?
|
 La
evaluación de los pacientes con FA precisa un
ecocardiograma en casi todos los casos. El 80 % de los
pacientes con FA tienen cardiopatía asociada. La
evaluación de los pacientes con FA precisa un
ecocardiograma en casi todos los casos. El 80 % de los
pacientes con FA tienen cardiopatía asociada.
 Se
considera candidatos a la cardioversión a todos los
pacientes con FA recurrente, de reciente comienzo o de
reciente descubrimiento. Se
considera candidatos a la cardioversión a todos los
pacientes con FA recurrente, de reciente comienzo o de
reciente descubrimiento.
 Fármacos
para la cardioversión farmacológica y para la prevención
de recaídas: Flecainida o Propafenona (sin cardiopatía);
Amiodarona o Sotalol (con cardiopatía) Fármacos
para la cardioversión farmacológica y para la prevención
de recaídas: Flecainida o Propafenona (sin cardiopatía);
Amiodarona o Sotalol (con cardiopatía)
 Fármacos
para el control de la respuesta ventricular: Digoxina,
Betabloqueantes, Diltiazem y Verapamilo Fármacos
para el control de la respuesta ventricular: Digoxina,
Betabloqueantes, Diltiazem y Verapamilo
 Recomendamos
anticoagular a pacientes con FA reumática (INR 3-4) y a
pacientes con FA no reumática y edad > 60 años o
con algún factor de riesgo (INR 2-3). Recomendamos
anticoagular a pacientes con FA reumática (INR 3-4) y a
pacientes con FA no reumática y edad > 60 años o
con algún factor de riesgo (INR 2-3).
 Recomendamos
tratar con Aspirina a pacientes de edad inferior a 60 años
sin factores de riesgo. Recomendamos
tratar con Aspirina a pacientes de edad inferior a 60 años
sin factores de riesgo.
|
La Fibrilación Auricular (FA) es la arritmia cardiaca más
frecuente en la práctica clínica, y la que genera mayor número
de consultas a los servicios de urgencia y mas días de
ingreso hospitalario, por encima de las arritmias
ventriculares.
Es una arritmia auricular que se caracteriza, desde el
punto de vista electrocardiográfico (ECG), por la ausencia de
ondas P antes del complejo QRS, que son sustituidas por
oscilaciones de la línea isoeléctrica a lo largo de todo el
ciclo cardíaco, conocidas como ondas "f", las
cuales varían constantemente de tamaño, orientación y
duración; y se asocian a una frecuencia cardíaca (FC)
irregular.
Desde el punto de vista hemodinámico la FA se caracteriza
por la ausencia de sístole auricular coordinada, expresada en
el ecocardiograma por la ausencia de la onda A del movimiento
valvular mitral.
¿Cómo
se clasifica?
La clasificación que usaremos en esta revisión es la
propuesta por la Sociedad Europea de Cardiología, que hace
referencia a las formas de presentación clínica de la FA .
|
Clasificación de la FA
|
|
1. FA Recurrente: episodios de FA intercalados con
periodos de Ritmo Sinusal
|
|
|
1.1. Autolimitada o paroxística
|
|
|
|
- Dura < 48 horas
- Revierte espontáneamente
|
|
|
1.2. Persistente
|
|
|
|
- Dura > 48 horas
- No revierte espontáneamente
- Revierte con cardioversión farmacológica o eléctrica
|
|
2. Permanente, establecida o crónica:
- Ritmo estable en FA
- Es imposible o no está indicado restablecer el
Ritmo Sinusal
|
|
3. De reciente comienzo o descubrimiento:
- Primer episodio de FA sintomática
- Primera vez que se diagnostica una FA asintomática
|
¿Qué
estudios rutinarios debemos hacer?
Están encaminados a evaluar los factores etiológicos,
fisiopatológicos y clínicos que se asocian a la FA y que
determinan su manejo terapéutico.
1. Historia clínica y exploración física
- Definir la presencia y
naturaleza de los síntomas asociados a la FA.
- Definir el tipo clínico
de la FA: Recurrente (Paroxística o Persistente),
Permanente o de Reciente descubrimiento.
- Definir la historia de los
episodios de FA:
- FA sintomática:
fecha del primer episodio, frecuencia y duración de los
mismos, factores precipitantes, forma de terminación.
- FA asintomática:
fecha del diagnóstico
- Definir la presencia de
Cardiopatía subyacente: Hipertensión, Cardiopatía
valvular, cardiopatía isquémica, insuficiencia cardiaca,
Miocardiopatías, ACV previo, etc.
- Detectar la presencia de
factores precipitantes: alcohol, diabetes,
hipertiroidismo, etc.
2. ECG
- Valoración de la
frecuencia ventricular: FC media, RR mínimo y RR máximo
- Presencia de hipertrofia
ventricular izquierda / derecha
- Presencia de signos de
isquemia – infarto
- Trastornos de la conducción
intraventricular (bloqueos de rama)
- Duración y morfología de
la onda P en ritmo sinusal
3. Analítica
general:
- Hemograma
- Bioquímica: glucosa,
colesterol total, HDL- colesterol, triglicéridos
- Urea, Creatinina, Iones
(Sodio, Potasio, Calcio)
- Función Tiroidea: siempre
que se cumpla una de las siguientes premisas:
- FA de reciente
descubrimiento.
- Respuesta ventricular
difícil de controlar
- Tratamiento previo
con Amiodarona.
4. Ecocardiograma.
Necesario siempre. Solo en el caso de una primera crisis
autolimitada sin sospecha de cardiopatía de base podría
obviarse.
Desde el punto de
vista etiológico, más del 80% de los pacientes con FA
presentan algún tipo de enfermedad cardiopulmonar asociada,
un 11% presentan una FA aislada, y una minoría de pacientes
presentan una causa aguda transitoria como responsable de la
FA.
|
Causas de FA en la práctica
clínica
|
|
Hipertensión
Cardiopatía isquémica
Miocardiopatías
Cardiopatía valvular mitral
Tirotoxicosis
Enfermedad del seno
Cardiopatía congénita
|
Cirugía torácica ( cardíaca y
pulmonar)
Pericarditis
Tumores cardíacos
Abuso de alcohol
Broncopatía
Mediada por el Sistema Nervioso Autónomo
FA aislada
|
¿Qué tratamiento elegir?
¿Cardioversión ó control de la respuesta
ventricular?
Está en marcha un
estudio multicéntirco randomizado (AFFIRM) en el que se
comparan de forma prospectiva los beneficios de restablecer el
ritmo sinusal frente al control de la respuesta ventricular.
Mientras no
disponemos de estos datos, en la actualidad se consideran
candidatos a la cardioversión, de una forma genérica, todos
los pacientes con FA recurrente, de reciente comienzo y de
reciente descubrimiento. No obstante no siempre es posible
consolidar el ritmo sinusal, bien porque la cardioversión es
inefectiva, o porque se produce una recaída precoz en FA.
Marcadores clínicos
de riesgo de cardioversión inefectiva:
- Edad superior a 65 años
- Duración de los
episodios de FA más de 1 año
- Tamaño de aurícula
izquierda superior a 60 mm
Marcadores clínicos
de riesgo de recidiva precoz de la FA
- Edad superior a 65 años
- Duración del
episodio de FA más de 1 años
- Tamaño de la aurícula
izquierda superior a 45 mm
- Presencia de
cardiopatía orgánica asociada ( hipertensión
arterial, cardiopatía isquémica, cardiopatía
valvular…)
- Grado funcional de
la NYHA > II
- Ventrículo
izquierdo dilatado y/o fracción de eyección deprimida
- Antecedentes de
recidiva precoz
- Fracaso de los fármacos
antiarrítmicos profilácticos previos
Estos marcadores
son orientativos y no tienen por sí solos suficiente peso clínico
para contraindicar de forma absoluta un intento de cardioversión.
La decisión se debe hacer de forma particular para cada caso,
teniendo en cuenta no sólo los factores que influyen en el éxito
del procedimiento, sino las ventajas clínicas y hemodinámicas
que se persiguen. Esta decisión se mueve entre dos extremos.
Nuestra recomendación es posicionarse a favor de la
cardioversión. En este gráfico vemos el tipo de pacientes
con peor pronóstico (izquierda) y los de pronóstico más
favorable (derecha)
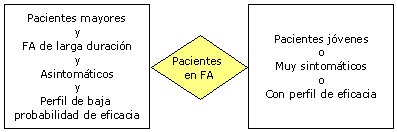
Los pacientes con
FA persistente, tienen, a lo largo de su evolución, crisis
repetidas de FA. El número de intentos de cardiversión también
debe ser individualizado, dependiendo de la frecuencia de los
episodios y de los beneficios conseguidos.
¿Cuándo y cómo hacer cardioversión?
La cardioversión
se debe planificar de forma individual teniendo en cuenta las
características clínicas del paciente.
Cardioversión
electiva precoz
Se realiza en las
primeras 48 horas desde el inicio del episodio de FA.
Recomendada en los
pacientes con el primer episodio de FA o con un episodio de FA
recurrente que solicitan antención antes de las primeras 48
horas. No se asocia a riesgo aumentado e embolias por lo que
se puede practicar sin profilaxis antitrombótica.
Se puede abordar
mediante cardioversión farmacológica o eléctrica. Podemos
ver el grado de eficacia demostrada y los fármacos útiles en
la siguiente tabla.
|
Eficacia
de los métodos de cardioversión.
|
|
Método de cardioversión
|
Dosis
|
%
eficacia
|
Nivel
de evidencia
|
|
Propafenona
EV
|
2
mg/Kg
|
50-85
|
A
|
|
Felcainida
EV
|
2
mg/Kg
|
|
Propafenona
oral
|
600 mg
|
50 - 80
|
A
|
|
Flecainida oral
|
300 mg
|
|
Amiodarona
EV
|
25 mg / Kg
|
50 – 90
|
B
|
|
Cardioversión eléctrica externa
|
200–
360 Julios
|
80
– 90
|
A
|
|
Cardioversión eléctrica interna
|
5–
20 Julios
|
90
– 95%
|
|
Cardioversión
diferida
Se realiza después
de las 48 horas del inicio del episodio de FA. Está
recomendada en pacientes con FA persistente y con FA de duración
desconocida.
Conlleva un riesgo
de embolia relacionado con la cardioversión que oscila entre
el 1 y el 5%; por lo tanto se debe realizar profilaxis
antitrombótica con dicumarínicos 3 semanas antes y 4 semanas
después de la fecha de la cardioversión. Mientras no se
completen las tres semanas de anticoagulación, no se deben
dar fármacos con capacidad de realizar cardioversión; pero,
en caso de frecuencias ventriculares rápidas, están
indicados los fármacos dromotrópico-negativos (betabloqueantes,
antagonistas del calcio o digoxina).
Cardioversión
farmacológica, ¿qué fármaco para qué paciente?
Los fármacos útiles
para la cardioversión farmacológica son los del grupo IA (Quinidina,
Procainamida), grupo IC (Propafenona, Flecainida) y grupo III
( Amiodarona, Ibutilide, Dofetilide).
Ninguno de estos fármacos
demostró ser muy superior a los demás, por lo que su elección
se basa en criterios clínicos de seguridad, eficacia y
tolerancia. De acuerdo con estos criterios, las
recomendaciones son:
- En los pacientes
sin cardiopatía: Flecainida o Propafenona
- En los pacientes
con cardiopatía: Amiodarona
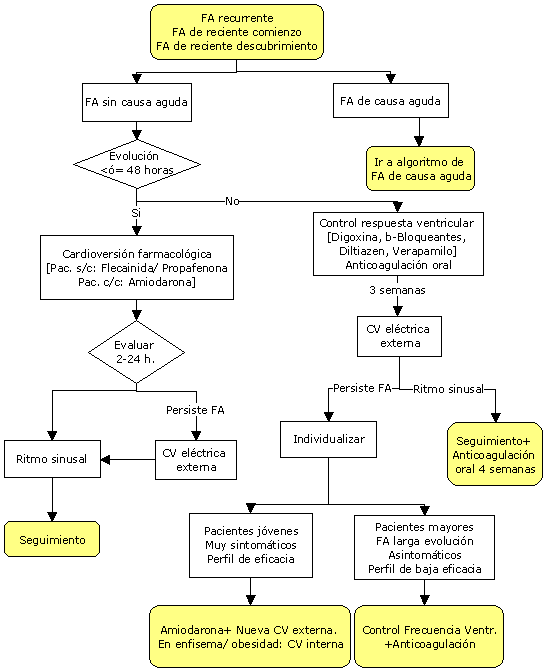
Cardioversión
de la FA asociada a situaciones especiales
1.- Pacientes con
FA y deterioro hemodinámico secundario a la FA: Realizar
cardioversión eléctrica externa inmediata.
2.- Pacientes con FA de causa aguda:
- No se debe realizar la CV
hasta que se corrija la causa precipitante (insuficiencia
cardíaca, pericarditis aguda, insuficiencia respiratoria,
sepsis, etc). La medida terapéutica inicial se debe
centrar en el control de la frecuencia ventricular y
anticoagulación (si persiste más 48 horas y no hay
contraindicación).
- En el caso de FA
secundaria a hipertiroidismo no se debe realizar la
cardioversión hasta que transcurran más de 3 meses desde
que se alcanza la situación eutiroidea.
- La FA en el postoperatorio
de cirugía torácica el 95% se autolimitan tras controlar
la respuesta ventricular. Por lo tanto, sólo se acude a
la cardioversión antes de 48 horas si hay contraindicación
forma para la anticoagulación.
3.- Pacientes con
una cardiopatía orgánica descompensada: (insuficiencia
cardiaca, crisis hipertensiva, infarto agudo de miocardio), o
con una broncopatía descompensada: posponer la cardioversión
hasta que se normalice la situación clínica.
Mantenimiento del ritmo sinusal, ¿qué fármaco
para qué paciente?
El problema que se
plantea con los pacientes con FA recurrente es la alta tasa de
recurrencias espontáneas (70% en un año) y la baja eficacia
de los tratamientos profilácticos ( 38-61% de recurrencias).
Recomendado en los pacientes con FA recurrente con episodios
frecuentes, especialmente si son clínicamente mal tolerados.
Los fármacos útiles
son los del grupo IC (Propafenona, Flecainida) y los del III (Amiodarona
y Sotalol). En estudios controlados, la eficacia de la
Propafenona, Flecainida y Sotalol es muy similar; la
Amiodarona parece ser algo más efectiva.
La elección del fármaco
debe tener en cuenta sus propiedades farmacodinámicas y la
presencia de cardiopatía estructural
- Ausencia de cardiopatía
orgánica: Propafenona o Flecainida, asociada a un fármaco
que controle la respuesta ventricular en caso de recaída
( betabloqueante, o antagonista del calcio) para evitar
el riesgo de aparición de fluter auricular con conducción
1:1. Se desaconseja la Amiodarona por su alta tasa de
efectos secundarios que obligan a retirar el tratamiento
a medio – largo plazo.
- En presencia de
infato antiguo, insuficiencia cardíaca o disfunción
ventricular izquierda están contraindicados los fármacos
antiarrítmicos del grupo IC (Flecainida y Propafenona),
y el fármaco de elección es la Amiodarona.
- El Sotalol puede
emplearse en pacientes con FA sin cardiopatía orgánica,
o la asociada a Hipertensión arterial o a cardiopatía
isquémica sin infarto previo y con función ventricular
conservada. El tratamiento se debe iniciar en el
hospital, monitorizándolo al menso 3 días, por el
riesgo de producir un QT largo y arritmias letales
secundarias, especialmente en pacientes con hipertrofia
ventricular izquierda y mujeres.
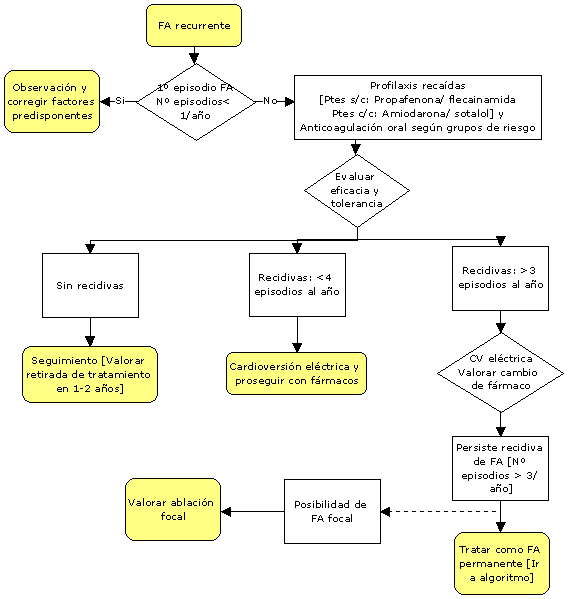
Control de la respuesta ventricular, ¿qué fármaco
para qué paciente?
Pacientes
candidatos a esta medida terapéutica
- Pacientes con FA
paroxística refractaria a tratamiento profiláctico
antiarrítmico, para control de la respuesta ventricular
durante los episodios paroxísticos.
- Pacientes con FA
persistente con respuesta ventricular rápida.
Fármacos
recomendados: Digoxina, Betabloqueantes (Atenolol, Propranolol,
Metoprolol, Pindolol) y Antagonistas del Calcio (Diltiazem y
Verapamilo). La Amiodarona, aunque tiene efectos cronotrópico
y dromotrópico negativos, no está recomendada en este
apartado por no reportar ventajas respecto a estos grupos
terapéuticos, y presentar en cambio una alta tasa de efectos
secundarios clínicamente relevantes.
Elección
individualizada del fármaco:
- Pacientes con
Insuficiencia cardíaca descompensada: Digoxina sóla o
asociada a Diltiazem. Evitar los betabloqueantes y el
Verapamilo mientras no se restablece la clínica de
insuficiencia cardíaca descompensada.
- Pacientes con
disfunción ventricular sin insuficiencia cardíaca
descompensada: Betabloqueantes sólos o asociados a
Digoxina, iniciando el tratamiento en el hospital.
- Otras situaciones clínicas:
Betabloqueantes o antagonistas del calcio, o combinación
de estos entre si y con la Digoxina.
Evaluación del
grado de control de la respuesta ventricular:
Siempre se debe
comprobar que se consigue un adecuado grado de control de la
frecuencia cardiaca, tanto en reposo como durante el
ejercicio. De una forma arbitraria se define como frecuencia
cardiaca controlada la que mantiene entre 60 y 80 latidos por
minuto en reposo, 90 –115 por minuto durante el esfuerzo
moderado, y que en la prueba de esfuerzo alcanza, durante el
esfuerzo máximo, el 20% de la frecuencia cardiaca máxima teórica.
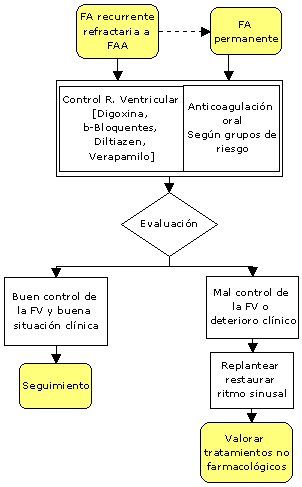
¿Cuál es el papel actual de la terapeutica
no farmacológica en la FA?
En los útimos años
se desarrollaron una serie de alternativas terapéuticas no
farmacológicas para la FA: Ablación lineal o focal mediante
catéter, estimulación con marcapaso biauricular o bifocal en
aurícula, cirugía de Cox, desfibrilador implantable
auricular, modulación o ablación del nodo aurículo-ventricular
asociado a implantación de Marcapaso. De todos estas solo las
2 últimas están consideradas de utilidad clínica general,
las demás están en fase de investigación clínica.
¿Cuándo y cómo usar tratamiento antitrombótico?
La FA se asocia a
un alto riesgo de embolias sistémicas. Según los datos del
estudio de Framingham, el riesgo de embolias sistémicas en
los pacientes con FA no asociada a Cardiopatía Reumática es
5.7 veces mayor que en los controles, y en los pacientes con
FA asociada a Cardiopatía Reumática este riesgo es 17 veces
mayor. El 70% de las embolias son cerebrales.
La planificación
del tratamiento antitrombótico para profilaxis de la
enfermedad tromboembólica en la FA se puede sistematizar en
los siguientes supuestos:
Tratamiento
antitrombótico en pacientes con FA asociada a cardiopatía
reumática
El riesgo alto de
embolias justifica que en todos estos pacientes se recomiende
tratamiento profiláctico con dicumarínicos, manteniendo un
INR entre 3 y 4. El mismo criterio se usa para los pacientes
portadores de prótesis cardíacas.
Tratamiento
antitrombotico en prevención primaria y secundaria en la FA
no asociada a cardiopatía reumática
La eficacia y
seguridad del tratamiento antitrombótico en pacientes con FA
no asociada a cardiopatía reumática, fue estudiado de forma
prospectiva en cinco estudios en prevención primaria y uno en
prevención secundaria. Estos estudios permiten establecer las
líneas generales de tratamiento antitrombótico en los
pacientes con FA.
|
Estudios randomizados sobre tratamiento antitrombótico
en FA no reumática
|
|
Estudio
|
Número pacientes
|
Edad
media
|
INR
Objetivo
|
Dosis Aspirina
(mgrs)
|
Eventos Primarios (%/ año)
|
Reducción relativa
de Riesgo
|
|
Warfarina
|
Aspirina
|
Placebo
|
Warfarina /Placebo
|
Aspirina /Placebo
|
|
Prevención primaria
|
|
AFASAK
|
1.007
|
74
|
2.8-4.8
|
75
|
2
|
5.5
|
5.5
|
71%
|
18%
|
|
BAATAF
|
420
|
68
|
1.5-2.7
|
-
|
0.41
|
-
|
.98
|
86%
|
-
|
|
SPAF
I
|
1.330
|
67
|
2.0-4.5
|
325
|
2.3
|
3.3
|
6.3-7.4
|
67%
|
42%
|
|
CAFA
|
378
|
68
|
2.0-3.0
|
-
|
3.5
|
-
|
5.2
|
37%
|
-
|
|
SPINAF
|
538
|
67
|
1.4-2.8
|
-
|
0.9
|
-
|
4.3
|
79%
|
-
|
|
Metaanálisis
|
|
69
|
|
|
1.4
|
|
4.5
|
68%
|
36%
|
|
SPAF II
|
1.100
|
|
2-4.5
|
325
|
<75años: 1.3
>75 años: 3.6
Total: 1.9
|
1.9
4.8
2.7
|
|
|
|
|
SPAF III
|
1044
|
72
|
2-3
|
Warfarina a dosis fija + Aspirina:
325 mg
|
1.9
|
7.9
|
|
6%/ año
R absoluto
|
|
|
Prevención secundaria
|
|
EAFT
|
1.221
|
71
|
2.5-4.0
|
300 mg
|
|
|
|
66%
|
14%
|
Estratificación
del riesgo de embolias
Se identificaron
los siguientes factores de riesgo independientes de embolia
sistémica:
- Antecedentes de
Embolia previa.
- Edad > 65 años
- Historia de HTA
- Historia de Diabetes
- Antecedentes de
Infarto de Miocardio
- Insuficiencia Cardíaca
- Disfunción de VI
- Parámetros
ecocardiográficos:
- Diámetro de AI
> 50 mm
- Presencia de
trombos en orejuela de AI o de ecos de contraste
espontáneos
- Disfunción de VI
La forma de
presentación de la FA ( Paroxística, recurrente o
persistente) no tiene un efecto discernible en la incidencia
de ACV.
Los pacientes de
< 65 años sin ningún factor de riesgo tienen una
incidencia de ACV isquémicos del 1%/año frente al 8%/año en
los pacientes con uno ó más de estos factores.
A partir de estos
estudios se puede establecer que los pacientes de menos de 60
años, sin cardiopatía orgánica ni factores de riesgo no
precisan anticoagulación con dicumarínicos, en este grupo es
opcional el uso de aspirina: 325 mgrs/ día; mientras que los
pacientes de más de 60 años o con alguno de los factores de
riesgo mencionados, se benefician del tratamiento
anticoagulante.
Dosisficación
de Dicumarínicos: Relación dosis de dicumarínicos /
beneficio
En prevención
primaria, la dosis de Dicumarínicos que ofrece la mejor
relación riesgo / beneficio es la que mantiene un INR entre 2
y 3. Se debe advertir que los pacientes de más de 75 años
tienen un mayor riesgo de hemorragia pero son también el
estrato de población que tiene mayor riesgo de embolias.
En prevención
secundaria el único estudio disponible (EAFT) mostró que la
intensidad de anticoagulación óptima se obtiene con INR
entre 2 y 3.9. No disponemos de estudios randomizados sobre la
utilidad de la anticoagulación de baja intensidad en este
grupo de pacientes.
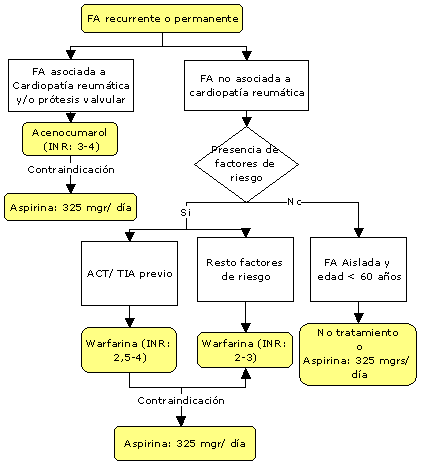
Tratamiento
antitrombótico y cardioversión:
No hay ningún
ensayo clínico aleatorio y controlado que valore la relación
riesgo / beneficio de la anticoagulación antes de la
cardioversión.
Estudios
observacionales demostraron que la cardioversión de la FA,
tanto farmacológica como eléctrica, conlleva riesgo de
presentar una embolia sistémica, en las primeras horas ó días
postcardioversión, en el 1-5% de los pacientes, excepto en
los pacientes con una FA de menos de 48 horas de evolución y
en los que han recibido anticoagulación reglada con Dicumarínicos
(INR 2-3) durante tres semanas antes y cuatro semanas después
de la fecha de la cardioversión. En estos dos últimos
supuestos la frecuencia de embolias observada es inferior al
1%.
Con los datos de
estos estudios, se tiene suficiente evidencia para plantear
una estrategia de profilaxis antitrombótica en los pacientes
con FA que van a ser sometidos a cardioversión.
Este trabajo no ha
sido revisado por otros colegas desde la entrega de los
autores a su publicación en la página. Para citarlo debe
hacerse así: Pérez Alvarez, Luisa. Ricoy Martínez, Enrique.
Guía Clínica de manejo de la Fibrilación Auricular.
[en línea] [fecha de la consulta]. Disponible en [www.fisterra.com/guias2/fibrilacion_auricular.htm].
Puedes enviar comentarios del trabajo directamente a los
autores o a guias@fisterra.com
Bibliografía
Atrial fibrillation follow-up investigation of rhythm management -- the
AFFIRM study design. The Planning and Steering Committees of
the AFFIRM study for the NHLBI AFFIRM investigators. Am J
Cardiol 1997; 79: 1198-202. [Medline]
Bharucha D, Kowey P. Management an prevention of atrial fibrillation
after cardiovascular surgery. Am J Cardiol 2000; 85 (10 Suppl
1): 20-24. [Medline]
Black IW, Fatkin D, Sagar KB, Khandheria BK, Leung DY, Galloway JM et al.
Exclusion of atrial thombus by transesophageal
echocardiography does not preclude embolism after
cardioversion of atrial fibrillation. A Multicenter study.
Circulation 1994; 89: 2509-2513. [Medline]
Cannom D. Atrial fibrillation: nonpharmacologic approaches. Am J Cardiol
2000; 85 (10 Suppl 1): 25-35. [Medline]
Capucci A, Villani Q, Aschieri D, Rosi A, Piepoli M. Oral amiodarone
increases the efficacy of direcg-current cardioversion in
testoration of sinus rhythm in patients with chronic atrial
fibrillation. Eur Heart J 2000; 21: 66-73 [Medline]
Coplen SE, Antman EM, Berlin JA, Hewitt P, Chalmers TC. Eficacy and
safety of quinidine therapy for maintenance of sinus rhythm
after cardioversion. A meta-analysis of randomized control
trials. Circulation 1990; 82: 1106-1116. [Medline]
Design of a clinical trial for the assessment of cardioversion using
transesophageal echocardiography (The ACUTE Multicenter Study).
Steering and Publications Committees of the ACUTE Study. Am J
Cardiol 1998; 81: 877-883 [Medline]
Jung F, DiMarco J. Treatment strategies for Atrial fibrillation. Am J Med
1998; 104: 272-286. [Medline]
Kottkamp H, Hindricks G, Brithardt G. Role of anticoagulant therapy in
Atrial Fibrillation. J Cardiovasc Electrophysiol 1998; 9:
S86-S96 [Medline]
Levy S, Breithardt G, Campbell RW, Camm AJ, Daubert JC, Allessie M, et
al. Working Group Report. Atrial fibrillation: current
knowledge and recommendations for management. Eur Heart J
1998; 19: 1294-1320. [Medline]
Manning W, Silverman D, Gordon S, Krumholz H, Douglas P. Cardioversion
from atrial fibrillation without prolonged anticoagulation
with use of transesophageal echocardiography to exclude th
presence of atrial thrombi. N Engl J Med 1993; 328: 750-755. [Medline]
Nacarelli GV, Dorian P, Honhloser SH, Coumel P. Prospective comparison of
flecainide versus quinidine for the treatment of paroxysmal
atrial fibrillation/flutter. The Flecainide Multicenter Atrial
Fibrillation Study Group. Am J Cardiol 1996; 77: 53A-59A. [Medline]
Naccarelli GV, Dell´Orfano J, Wolbretter D, Patel H, Luck J. Cost-effective
management of acute atrial fibrillation: role of rate control,
spontaneous conversion, medical and direct current cardioversión,
transesophageal echocardiography, and antiembolic therapy. Am
J Cardiol 2000; 85 (10 Suppl 1): 36-45. [Medline]
Peuhkurnen K, Niemelä M, Ylitalo A, Linnaluoto M, Lilja M, Juvonen J.
Effectiveness of Amiodarone as a single oral dose for recent-onset
atrial fibrillation. AM J Cardiol 2000; 85: 462-465. [Medline]
Prystowsky EN, Benson DW Jr, Fuster V, Hart RG, Kay GN, Myerburg RJ et al
. Management of patients with atrial fibrillation. A statement
for healthcare professionals from the subcommittee on
electrocardiography and electrophysiology, American Heart
Association. Circulation 1996; 93:1262 – 1277 [Medline]
Prystowsky EN. Management of patients with atrial fibrillation:
therapeutic options and clinical decisions.. Am J Cardiol
2000; 85 (10 Suppl 1): 3-11. [Medline]
Reiffel J. Drug Choices in the treatment of Atrial Fibrillation. Reiffel
J. Am J Cardiol 2000; 85 (10 Suppl 1): 12-19 [Medline]
Roy D, Talajic M, Dorian P, Connolly S, Eisenberg MJ, Green M et al.
Amiodarone to prevent recurrence of atrial fibrillation. N
Engl J Med 2000; 342: 913-920. [Medline]
UK Propafenone PSVT Group. A randomized placebo-controlled trial of
propafenone in the profilaxis of paroxysmal supraventricular
tachycardia and atrial fibrillation. Circulation 1995; 92:
2550-7. [Medline]
Zehender M, Hohnloser S, Lüller B, Meinertz T, Just H. Effects of
amiodarone versus quinidine and verapamil in patient with
chronic atrial fibrillation: results of a comparative study
and a 2-year follow-up. J Am Coll Cardiol 1992; 19: 1054-9. [Medline]
|